UCB như một loại thuốc tái tạo
Nhiều nghiên cứu cho thấy UCB là nguồn phong phú cho các tế bào nguyên thủy với khả năng biệt hóa cao. Thành phần của UCB bao gồm 40% monocyte, 40% lymphocyte, và 20% còn lại là neutrophil và các tế bào tiền thân. Các nghiên cứu gần đây cũng chỉ ra rằng UCB có nhiều tế bào gốc CD34+, mặc dù liều tế bào còn hạn chế và thời gian mọc ghép dài hơn. Trong ống nghiệm, các tế bào CD34+ từ UCB có tốc độ sinh trưởng nhanh hơn so với tế bào gốc tủy xương. Khi cấy ghép trong ống nghiệm, khả năng điều hòa của UCB cũng vượt trội hơn so với tế bào gốc tủy xương.
Sự mở rộng của liệu pháp miễn dịch thích ứng từ các thành phần khác của UCB như tế bào T điều hòa, tế bào T đặc hiệu virus và các tế bào có khả năng tiêu diệt mạnh đã mở ra một bước tiến lớn, nâng cao giá trị ứng dụng của các đơn vị UCB trong lâm sàng.
Theo thống kê toàn cầu (ngày 24 tháng 11 năm 2022), mỗi năm có hơn 140 triệu trẻ sơ sinh chào đời, tạo ra nguồn cung cấp dồi dào tế bào gốc từ máu cuống rốn. So với các nguồn tế bào gốc từ người hiến khác, việc thu thập UCB là quy trình an toàn, không gây đau đớn, và có thể lưu trữ đông lạnh lâu dài mà không ảnh hưởng đến đặc tính sống sót và cấu trúc của tế bào. UCB cũng có nguy cơ thấp hơn trong việc lây truyền các bệnh nhiễm virus và đột biến Soma, điều này giúp giảm nguy cơ biến chứng sau cấy ghép. Ngoài ra, UCB còn hỗ trợ cho các ca ghép dị gen. Ước tính có hơn 115.000 ca ghép tạng rắn đã được thực hiện bằng UCB. Tùy theo khả năng miễn dịch, một số dòng tế bào từ UCB cho thấy đặc tính "miễn dịch đặc quyền" qua phản ứng với Interferon-Gamma bằng cách biểu hiện các kháng nguyên HLA lớp I và II. Điều này giúp giảm tính miễn dịch của UCB nhờ sự chưa trưởng thành của các tế bào. Vì vậy, các dòng tế bào từ UCB là công cụ quý giá trong y học tái tạo hiện đại.
Tiến bộ trong sử dụng Tế Bào Gốc Trung Mô từ Máu Cuống Rốn (MSCs)
Y học tái tạo ứng dụng tế bào gốc đa tiềm năng trong điều trị lâm sàng. Máu cuống rốn (UCB) tươi chứa các tế bào gốc không thuộc hệ tạo máu, tế bào nội mô, MSCs, và số lượng không giới hạn của các tế bào soma. Hiện tại, tế bào gốc từ UCB được sử dụng rộng rãi để điều trị các bệnh về tim mạch, gan, mắt, xương khớp, thần kinh và nội tiết.
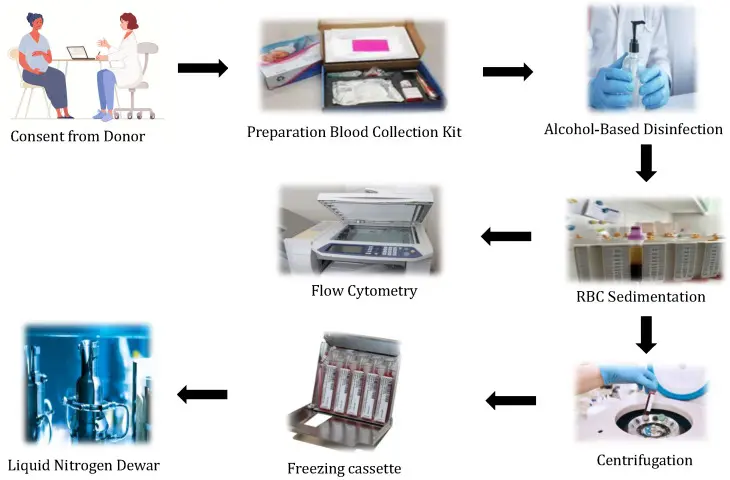
Quy trình thu thập UCB
UCB chứa nhiều nguồn tế bào gốc, giúp điều trị các bệnh di truyền, ung thư máu, và rối loạn miễn dịch. Máu này cũng có thể được dùng điều trị cho người thân có bệnh lý miễn dịch hoặc không miễn dịch. Trước khi thu thập máu, bác sĩ phải có sự đồng ý của người hiến và kiểm tra các bệnh nhiễm trùng như HIV, viêm gan B, và C. UCB thường được lấy ngay sau khi sinh và trước khi nhau thai bị trục xuất. Dây rốn được kẹp gần nhau thai và khoảng 5cm cách rốn bé, được khử trùng trước khi lấy máu.
Quá trình thu thập UCB có thể thực hiện bằng ống tiêm hoặc túi chứa. Với ống tiêm, máu được lấy bằng ống 60 cc hoặc túi 200 mL, và quá trình này có thể mất đến 5 phút. Với phương pháp túi, máu thường được lấy trong khoảng 2 phút. Các bộ dụng cụ phải được vô trùng và chứa chất chống đông để duy trì chất lượng máu trong quá trình vận chuyển và bảo quản ở nhiệt độ thích hợp, giúp duy trì tế bào gốc sống.
Trước khi thu thập UCB, mẫu máu mẹ được lấy để kiểm tra dấu hiệu bệnh nhiễm trùng, một yêu cầu bắt buộc. Máu từ dây rốn phải được đưa đến phòng thí nghiệm trong vòng 28–34 giờ. Trong phòng thí nghiệm, máu sẽ được tách bỏ các tế bào hồng cầu trước khi đông lạnh, do tế bào gốc chủ yếu nằm ở lớp tế bào đơn nhân. Việc giảm thể tích máu giúp tiết kiệm không gian lưu trữ và giảm độc tính tế bào.
Sau khi thu thập, UCB được giữ nhiệt độ ổn định và các túi máu được khử trùng bề mặt trước khi vào phòng thí nghiệm chính. Sau khi tách hồng cầu, mẫu máu được bảo quản đông lạnh với các tế bào đơn nhân. Chất lượng của máu đông lạnh được đánh giá dựa trên tổng số tế bào hạt nhân, và sự hiện diện của tế bào CD34+ và CD45+.
Bảo quản UCB như thế nào?
Bảo quản lạnh, nhiệt độ cực thấp được sử dụng để duy trì cấu trúc và chức năng của tế bào và mô, trong đó pha nước sẽ trải qua giai đoạn hình thành băng. Một khi đã đông lạnh, tế bào và mô có thể được lưu trữ ở trạng thái ổn định, thường ở nhiệt độ gần với nitơ lỏng (−196 °C). Để đảm bảo sự sống sót của tế bào và duy trì cấu trúc của chúng, cần sử dụng các chất bảo quản lạnh.
Một phương pháp thay thế cho bảo quản lạnh là hóa rắn (vitrification), nơi mà hệ thống nước đông đặc mà không hình thành và phát triển tinh thể băng. UCB được bảo quản bằng một thiết bị đông lạnh vi xử lý tự động, trong đó chất bảo quản dimethyl sulfoxide (DMSO) được thêm vào huyết tương tự thân trong 20 phút, giảm dần nhiệt độ đến -80 °C theo quy trình làm lạnh có kiểm soát. Sau đó, mẫu được bảo quản trong tủ đông nitơ lỏng đặc biệt cho lưu trữ hơi ở nhiệt độ nitơ lỏng.
Việc sử dụng huyết tương tự thân trong bảo quản lạnh rất quan trọng để ngăn ngừa tế bào tiếp xúc với các protein lạ. Các quy trình cụ thể đã được triển khai để bảo quản UCB, thường sử dụng nitơ lỏng hoặc hơi để đảm bảo tế bào vẫn còn tính khả dụng và chức năng.
*Nguồn: Stem Cells in the Umbilical Cord